Weiterführende Informationen und Differentialdiagnostik zur Zertifizierten Kasuistik: Interventionell-radiologische Prostata-Arterien-Embolisation bei benignem Prostatasyndrom
Folge 83 der Reihe Zertifizierte Kasuistik
von Christian Bijan Fink, Matthias Boschheidgen und Peter Minko
Erläuterung zur Kasuistik
Bei der Erkrankung des in der Kasuistik beschriebenen Patienten handelte es sich um ein Benignes Prostatasyndrom (BPS). Das Benigne Prostatasyndrom umfasst ein breites Spektrum von Symptomen, die auf eine gutartige Vergrößerung der Prostata (benigne Prostatahyperplasie, BPH) und damit verbundene Blasenauslassobstruktionen (BOO) zurückzuführen sind. Es setzt sich aus drei Hauptkomponenten zusammen:
- Benigne Prostatavergrößerung (benign prostate enlargement, BPE) – Die Prostata ist durch Gewebevermehrung vergrößert und tastbar oder sonographisch nachweisbar (Prostatavolumen > 25 cm³).
- Blasenauslassobstruktion (bladder outlet obstruction, BOO) – Eine mechanische Einengung der Harnröhre, die den Harnabfluss behindert und zu erhöhtem Blasendruck bei der Miktion führt.
- Lower Urinary Tract Symptoms (LUTS) – Symptome des unteren Harntrakts, die durch die Vergrößerung und Obstruktion der Prostata ausgelöst werden. Man unterscheidet:
1. Blasenspeichersymptome:
• Vermehrter Harndrang (Pollakisurie)
• Nächtlicher Harndrang (Nykturie)
• Starker, plötzlich einsetzender Harndrang (imperativer Harndrang)
2. Blasenentleerungssymptome:
• Schwacher Harnstrahl
• Verzögerter Beginn der Miktion (Startschwierigkeiten)
• Gefühl der unvollständigen Blasenentleerung
• Harnstottern oder intermittierender Harnfluss
3. Postmiktionssymptome:
• Nachtröpfeln
• Gefühl von Restharn nach der Blasenentleerung
Insgesamt können die Symptome, die mit dem BPS einhergehen, die Lebensqualität der betroffenen Männer erheblich beeinträchtigen.
Die Prostata-Arterien-Embolisation (PAE) ist ein minimalinvasives Verfahren, das bei der Behandlung von Patienten mit benigner Prostatahyperplasie (BPH) eingesetzt wird, insbesondere wenn chirurgische Eingriffe wie die TURP/HOLEP/Adenomektomien aufgrund von Begleiterkrankungen oder erhöhten Komplikationsrisiken nicht geeignet sind. Laut der S2e-Leitlinie zur Diagnostik und Therapie des benignen Prostatasyndroms wird die PAE bei ausgewählten Patienten in Betracht gezogen, insbesondere bei solchen, die aufgrund einer Antikoagulation oder eines sehr großen Prostatavolumens (> 80 cm³) ein hohes Risiko für chirurgische Komplikationen haben [1].
In der vorliegenden Kasuistik entschied sich der Patient aufgrund der erhöhten Blutungsgefahr durch seine Antikoagulationstherapie gegen eine HOLEP und für die PAE. Diese Entscheidung wurde in interdisziplinärer Abstimmung zwischen der Abteilung der Urologie und Interventionellen Radiologie getroffen.
Wirkungsweise und Technik der PAE
Die Prostata-Arterien-Embolisation ist ein minimalinvasives, interventionell-radiologisches Verfahren, das zur Behandlung von Symptomen des unteren Harntrakts (LUTS) bei Patienten mit benigner Prostatahyperplasie (BPH) eingesetzt wird. Die PAE wird in lokaler Betäubung durchgeführt und zielt darauf ab, die Prostataarterien, die das vergrößerte Prostatagewebe versorgen, zu blockieren. Dies geschieht durch die selektive Embolisation, bei der kleine Partikel (Mikrossphären) in die Arterien injiziert werden. Die Folge ist eine Nekrose und Sklerosierung des Prostatagewebes, insbesondere der Transitionalzone, die im Alter aufgrund des hormonellen Wachstumsreizes zur Hyperplasie angeregt wird. Hierdurch kommt es zu einer Volumenreduktion mit reduziertem Druck auf die Harnröhre und auf die Harnblase. Ziel ist neben der reinen Volumenreduktion natürlich in erster Linie die Verbesserung der klinischen Symptomatik des Patienten.
Die PAE wird in Lokalanästhesie durchgeführt, sodass der Patient kein Risiko einer Vollnarkose hat. Der Eingriff dauert rund 60 bis 90 Minuten. Zunächst wird die Arteria femoralis com. punktiert und ein kleiner Katheter eingeführt. Alternativ kann der Eingriff auch über die Arteria radialis erfolgen. Dies hat den Vorteil einer sofortigen Mobilisation nach dem Eingriff und in manchen Fällen einer einfacheren Sondierung bei gewundenen Iliakalgefäßen. Im Anschluss wird unter kontinuierlicher Röntgenkontrolle (Fluoroskopie) ein Coaxialsystem bestehend aus einem Führkatheter und Mikrokatheter die Arteria iliaca interna bis in die Prostataarterien vorgebracht. Durch Gabe von Kontrastmittel und Anfertigung einer digitalen Subtraktionsangiographie (DSA) werden die Prostataarterien genau dargestellt.
Sobald sich der Mikrokatheter in richtiger Position befindet, werden Embolisationspartikel injiziert. Die Partikel bestehen meist aus Polyvinylalkohol ((PVA) = Mikrosphären). Die Embolisation erfolgt mit Partikeln in der Größe zwischen 100 - 300 µm. Beispielsweise kann die Embolisation mit 250 µm Partikeln (Embozene Microspheres, Varian Medical Systems, Paolo Alto, CA) und anschließend mit 355 - 500 µm-Contour-Partikeln (Boston Scientific, Natick, Massachusetts) durchgeführt werden. Diese Partikel blockieren die kleinsten Gefäße, die die hyperplastische Prostata mit Blut versorgen. In der Regel wird die Embolisation sowohl auf der rechten als auch auf der linken Seite durchgeführt. In der Abschlusskontrolle wird überprüft, ob die Perfusion der Prostata im Vergleich zur initialen Darstellung reduziert ist. Abschließend wird der Katheter entfernt und ein Druckverband an der Leiste oder am Handgelenk zur Hämostase angelegt. Der Patient wird nach dem Eingriff wenige Stunden überwacht und kann am selben Tag nach Hause entlassen werden.
Indikation und Patientenselektion
Die PAE ist indiziert als minimal-invasive Alternative zu chirurgischen Verfahren wie der TURP oder der HOLEP, die den Goldstandard darstellen. Sie ist insbesondere bei bestimmten Patientengruppen sinnvoll:
- Patienten mit erhöhtem Operationsrisiko: Die PAE sollte insbesondere bei Patienten in Betracht gezogen werden, die aufgrund von Begleiterkrankungen oder Einnahme von Antikoagulantien ein erhöhtes Narkose- oder Blutungsrisiko haben.
- Patienten mit großem Prostatavolumen: Bei einem sehr großen Prostatavolumen (>150 cm³) sind chirurgische Verfahren technisch anspruchsvoller und risikoreicher. Der Vorteil der PAE besteht darin, dass sie kein Volumenlimit hat, was die PAE zu einer idealen Option für Patienten mit stark vergrößerter Prostata macht. Allerdings ist der Effekt bei massiv vergrößerten Drüsen ebenfalls nicht mehr optimal, da trotz Embolisation das Volumen nicht ausreichend reduziert werden kann. In diesen Fällen kann es auch als Kombination zur HOLEP sinnvoll sein, sodass zuerst embolisiert und im Anschluss operiert wird, soweit dies noch notwendig ist. Somit können bis zu 50 Prozent der operativen Eingriffe in diesem Kollektiv vermieden werden.
- Patienten, die keine klassische Operation wünschen oder nicht bereit sind, die potenziellen Nebenwirkungen (zum Beispiel erektile Dysfunktion oder Inkontinenz) der chirurgischen Eingriffe oder medikamentösen Dauertherapie in Kauf zu nehmen. Die PAE ist im Hinblick auf die Erhaltung der Sexualfunktion vorteilhafter als die TURP oder HOLEP.
- Patienten, bei denen eine weniger ausgeprägte Verbesserung der Miktionsparameter akzeptabel ist: Die TURP/HOLEP bleibt in Bezug auf die Verbesserung der Miktionsparameter überlegen.
Grundsätzlich wird die Indikation im interdisziplinären Konsens entschieden. Eine enge Zusammenarbeit zwischen Urologen und interventionellen Radiologen ist unerlässlich, um die Patienten bestmöglich zu selektieren und die optimale Therapie zu wählen.
Nachteile der PAE
Die PAE ist auf die Applikation von Kontrastmittel angewiesen. Eine ausgeprägte Atherosklerose der Beckengefäße kann die Durchführung erheblich erschweren. Die Strahlenexposition liegt durchschnittlich bei einer effektiven Dosis von 28 mSv, was einer effektiven Referenzdosis von 3 abdomino-pelvinen Computertomographien entspricht [2]. In erfahrenen Zentren können jedoch auch deutlich niedrigere Dosisflächenprodukte von rund 50 – 75 Gy cm2 erreicht werden.
Komplikationen der PAE und Nachsorge
Zu den häufigsten Nebenwirkungen der PAE gehören leichte Beckenschmerzen, Dysurie und Hämatospermie, die in der Regel nur vorübergehend und selbstlimitierend sind. Die Komplikationsrate beträgt insgesamt weniger als 10 Prozent. In sehr seltenen Fällen können Gefäßkomplikationen oder Ischämien des angrenzenden Gewebes auftreten, weshalb eine sorgfältige Patientenselektion, präzise Katheterplatzierung und Erfahrung von großer Bedeutung sind. Insbesondere ist hier das Risiko einer Fehlembolisation zu nennen, bei der Partikel über Kollateralen in benachbarte Organe wie Rektum, Harnblase oder Peniswurzel gelangen. Dies kann zu Blut im Stuhl und Urin sowie zu Hautverfärbungen führen.
In der Regel zeigen sich erste Symptomverbesserungen nach wenigen Wochen, und das Prostatavolumen nimmt über einen Zeitraum von drei bis sechs Monaten weiter ab. Die Nachsorge sollte in regelmäßigen Abständen mit einer Kontrolle der Miktionsparameter und der Restharnmessung erfolgen. Auch eine Kontrolle mittels Bildgebung kann sinnvoll sein. Patienten, bei denen eine PAE durchgeführt wurde, sollten mindestens alle sechs Monate nachuntersucht werden.
Evidenz des PAE-Verfahrens
Mehrere randomisiert-kontrollierte Studien (Vergleich PAE mit TURP, mit HOLEP oder mit Schein-Intervention) sowie Metaanalysen belegen die Wirksamkeit und Sicherheit der PAE, insbesondere im kurz- und mittelfristigen Verlauf [3-15]. Die PAE ist bei der Verbesserung der Miktionsparameter der TURP unterlegen, geht jedoch mit signifikant weniger Komplikationen einher. Die auf den IPSS bezogene Symptomreduktion ist im Vergleich zur TURP fast identisch. In Bezug auf die IPSS-assoziierte Lebensqualität zeigen sich keine signifikanten Unterschiede zwischen PAE und TURP. Im Hinblick auf den Erhalt der erektilen Funktion gemessen am IIEF-5 und der Erhaltung der Ejakulation zeigen sich klare Vorteile der PAE gegenüber operativen Verfahren [2, 11]. Dennoch muss man Patienten darauf hinweisen, dass die Rezidivrate nach PAE höher ist im Vergleich zur OP und dass ein relevanter Anteil der Patienten im Verlauf trotzdem einen chirurgischen Eingriff benötigen. In diesem Kontext ist jedoch auch zu beachten, dass die PAE prinzipiell auch jederzeit wiederholt werden kann.
Verlauf des in der vorliegenden Kasuistik behandelten Patienten
Anlässlich der Kontrolluntersuchung nach vier Wochen berichtete der Patient von einer signifikanten Verbesserung der Symptome. Die Nykturie war auf ein Mal pro Nacht reduziert, der Harnstrahl war kräftiger, und das Miktionsvolumen hatte sich normalisiert. Eine erneute Sonographie zeigte eine Prostatavolumenreduktion um etwa 30 Prozent. Der Restharn betrug nur noch 40 ml. Eine MRT-Kontrolle nach drei Monaten bestätigte die erfolgreiche Volumenreduktion der Prostata.
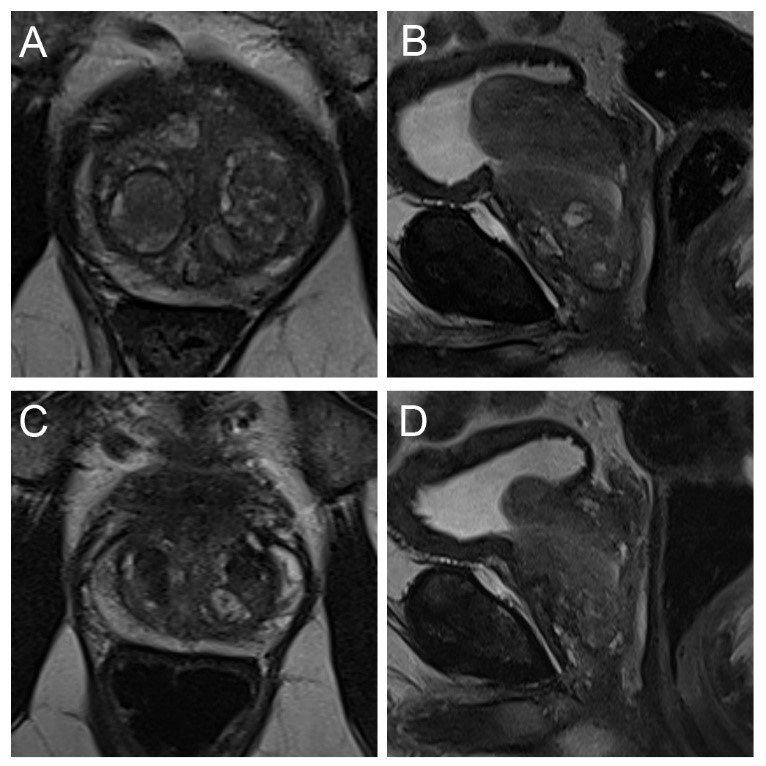
Fazit
Die Prostata-Arterien-Embolisation (PAE) ist eine wirksame und minimalinvasive Alternative zur chirurgischen Behandlung der BPH, insbesondere bei Patienten mit erhöhtem Operationsrisiko oder Kontraindikationen für die operativen Verfahren (TURP/HOLEP). Sie bietet signifikante Verbesserungen der Symptome und Lebensqualität, ist jedoch in Bezug auf die Verbesserung der Miktionsparameter der TURP unterlegen.
Vorteilhaft ist der Erhalt der Sexualfunktion und die kurze Erholungszeit nach Intervention. Die Entscheidung zur PAE sollte in enger Absprache mit dem Patienten und Urologen sowie unter Berücksichtigung der individuellen Risikofaktoren interdisziplinär erfolgen.
Literatur
- Deutsche Gesellschaft für Urologie e. V. (Hrsg.): S2e-Leitlinie Diagnostik und Therapie des Benignen Prostatasyndroms (BPS), Langversion 5.0, 2023, AWMF- Registernummer: 043-034 www.urologenportal.de/fachbesucher/wirueberuns/dgu/leitlinien-der-deutschen-gesellschaft-fuer-urologie.html (abgerufen am: 12.10.2024)
- Zumstein, V., et al., Prostatic Artery Embolization versus Standard Surgical Treatment for Lower Urinary Tract Symptoms Secondary to Benign Prostatic Hyperplasia: A Systematic Review and Meta-analysis. Eur Urol Focus, 2019. 5(6): p. 1091-1100
- Abt, D., et al., Comparison of prostatic artery embolisation (PAE) versus transurethral resection of the prostate (TURP) for benign prostatic hyperplasia: randomised, open label, non-inferiority trial. BMJ, 2018. 361: p. k2338.
- Carnevale, F.C., et al., Transurethral Resection of the Prostate (TURP) Versus Original and PErFecTED Prostate Artery Embolization (PAE) Due to Benign Prostatic Hyperplasia (BPH): Preliminary Results of a Single Center, Prospective, Urodynamic-Controlled Analysis. Cardiovasc Intervent Radiol, 2016. 39(1): p. 44-52.
- Gao, Y.A., et al., Benign prostatic hyperplasia: prostatic arterial embolization versus transurethral resection of the prostate--a prospective, randomized, and controlled clinical trial. Radiology, 2014. 270(3): p. 920-8.
- Insausti, I., et al., Randomized Comparison of Prostatic Artery Embolization versus Transurethral Resection of the Prostate for Treatment of Benign Prostatic Hyperplasia. J Vasc Interv Radiol, 2020. 31(6): p. 882-890.
- Radwan, A., et al., Prostatic artery embolization versus transurethral resection of the prostate in management of benign prostatic hyperplasia. Prostate Int, 2020. 8(3): p. 130-133.
- Zhu, et al., Prostate artery embolization and transurethral resection of prostate for benign prostatic hyperplasia: a prospective randomized ontrolled trial. Chinese Journal of Interventional Imaging and Therapy 2018;15(3): 134-8. 2018.
- Pisco, J.M., et al., Randomised Clinical Trial of Prostatic Artery Embolisation Versus a Sham Procedure for Benign Prostatic Hyperplasia. Eur Urol, 2019.
- Knight, G.M., et al., Systematic Review and Meta-analysis Comparing Prostatic Artery Embolization to Gold-Standard Transurethral Resection of the Prostate for Benign Prostatic Hyperplasia. Cardiovasc Intervent Radiol, 2021. 44(2): p. 183-193.
- Jung JH, M.K., Borofsky M, Young S, Golzarian J, Reddy B, Shin TY, Kim MH, Narayan V, Dahm P Prostatic arterial embolization for the treatment of lower urinary tract symptoms in men with benign prostatic hyperplasia. . 2020. Cochrane Database of Systematic Reviews 2020, Issue 12. Art. No.: CD012867.
- Jiang, Y.L. and L.J. Qian, Transurethral resection of the prostate versus prostatic artery embolization in the treatment of benign prostatic hyperplasia: a meta-analysis. BMC Urol, 2019. 19(1): p. 11.
- Xu, X.J., et al., An updated meta-analysis of prostatic arterial embolization versus transurethral resection of the prostate in the treatment of benign prostatic hyperplasia. World J Urol, 2020. 38(10): p. 2455-2468.
- Feng, S., et al., Prostatic Arterial Embolization Treating Moderate-to-Severe Lower Urinary Tract Symptoms Related to Benign Prostate Hyperplasia: A Meta-Analysis. Cardiovasc Intervent Radiol, 2017. 40(1): p. 22-32.
- Shim, S.R., et al., Efficacy and Safety of Prostatic Arterial Embolization: Systematic Review with Meta-Analysis and Meta-Regression. J Urol, 2017. 197(2): p. 465-479.

